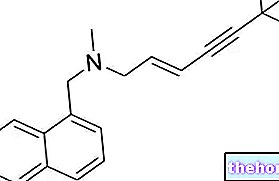
Надпочечник, как и гипофиз, состоит из двух частей: мозговая часть занимает массы железы и состоит из модифицированных клеток симпатических ганглиев, которые секретируют катехоламины; кора надпочечников составляет части железы и секретирует различные типы гормонов. Кора надпочечников выделяет три основных типа стероидных гормонов: альдостерон, также называемый минералокортикоидом из-за его воздействия на минералы натрия и калия; глюкокортикоиды, названные так за их способность увеличивать концентрацию глюкозы в плазме, главным из которых является кортизол; и половые гормоны, в частности андрогены, преобладающие у мужчин. Все стероидные гормоны синтезируются из холестерина, который модифицируется различными ферментами, превращаясь в альдостерон, глюкокортикоидные гормоны или половые гормоны.
Гипоталамо-гипофизарно-надпочечниковая ось, эти три органа работают синхронно, чтобы обеспечить правильную цепь стимуляции, чтобы производить или ингибировать синтез глюкокортикоидов или минералокортикоидов.

Стероидные гормоны, будучи жирорастворимыми по своей природе, взаимодействуют с внутриклеточными рецепторами, поэтому изменения на уровне транскрипции могут изменять или уменьшать эти рецепторы и замедлять фармакологический ответ. Таким образом, наиболее важные функции стероидных гормонов, вырабатываемых надпочечниками: повышение уровня сахара в крови за счет глюконеогенеза в печени или липолиза в адипоцитарных клетках (контроль противоположностей, когда это регулирование вводится в заблуждение из-за слишком высоких доз глюкокортикоидов, происходит накопление жира в определенных областях тела, шеи, лица и надключичной области); они увеличивают поглощение ионов натрия, в то время как я предпочитаю уходить от ионов калия и ионов водорода, таким образом вызывая повсеместное удержание воды. Все эти функции направлены на обеспечение организма энергией в неблагоприятных условиях.
Однако необходимо помнить, что длительное истощение запасов энергии может привести к неприятным катаболическим эффектам на лимфатическую, соединительную, мышечную, жировую, кожную и костную ткани, что совпадает с побочными эффектами этой фармакологической категории.
Хотя побочные эффекты не незначительны, глюкокортикоидные препараты широко используются благодаря их противовоспалительному действию, более мощному, чем у НПВП. Противовоспалительная активность достигается благодаря синергии эффектов на разных уровнях:
- Ингибирование фосфолипазы A2, этот фермент также участвует на очень ранних стадиях пути арахидоновой кислоты, поэтому его ингибирование совпадает с блокированием обоих ферментативных путей, циклооксигеназы и липоксигеназы;
- Ингибирование транскрипции гена COX2;
- Снижение активности Т- и В-лимфоцитов с уменьшением выработки антител, цитокинов и факторов роста;
- Блокирование высвобождения важных провоспалительных химических медиаторов, таких как гистамин и брадикинин;
- Подавляется антибактериальная активность, но не фагоцитарная активность, поэтому патогены остаются латентными;
- Они способствуют возникновению остеопороза, так как повышают активность остеобластов и снижают активность остеокластов;
- Они снижают активность важных иммунных клеток, таких как нейтрофилы и макрофаги.
В зависимости от продолжительности действия глюкокортикоидные препараты классифицируются на глюкокортикоиды короткого, промежуточного или длительного действия; все они демонстрируют отличный противовоспалительный эффект, но на сегодняшний день фармакологи не смогли отделить фармакологическую активность от этой метаболической.
Помимо противовоспалительного действия, глюкокортикоиды также используются для лечения:
Острая и хроническая недостаточность надпочечников, более известная как болезнь Аддисона (гиперпигментация, утомляемость, потеря веса и гипотония);
Врожденная гиперплазия коры надпочечников, патология, характеризующаяся недостатком ферментов, участвующих в синтезе кортикостероидов, гипертрофией надпочечников в пользу синтеза андрогенов; фармакологически лечится кортизолом;
Синдром Кушинга, патология из-за избытка глюкокортикоидов, в свою очередь вызванная отеком гипофиза или опухолью; по этой причине необходимо вмешаться хирургическим путем, удалив железу: в интервале следует фармакологическое лечение кортизолом;
аллергические реакции; сосудистые коллагеновые нарушения; глазные болезни; желудочно-кишечные расстройства; воспаление костей и суставов; трансплантация органов; бронхиальная астма; кожные заболевания.
Во всех перечисленных случаях это системные и не лечебные методы лечения с низкими дозировками и в течение коротких периодов; специальные методы дозирования необходимы при местной терапии, офтальмологических препаратах, внутрисуставных инъекциях, клизмах при язвенном колите, аэрозолях и спреях для носа.
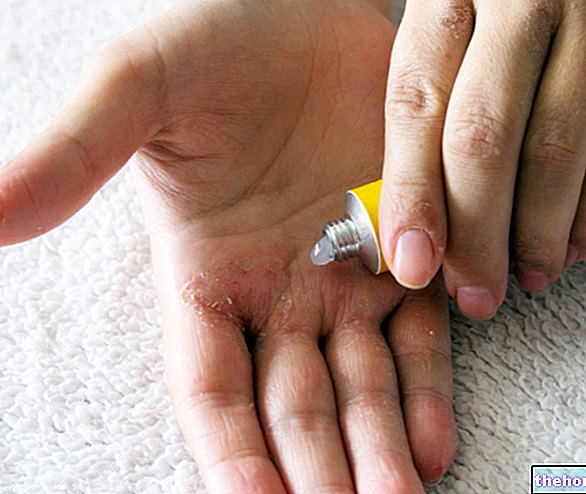
Побочными эффектами глюкокортикоидных препаратов в наиболее тяжелых случаях являются ятрогенный синдром Кушинга, гирсутизм (появление большего количества волосков на коже), закупорка надпочечниково-гипофизарной системы, по этой причине очень важно постепенно прекращать терапию; обычно наблюдается просто задержка воды и обширный отек.
Другие статьи по теме «Глюкокортикоиды»
- НПВП: побочные эффекты
- Аллергии