В этом состоянии типичные симптомы явного гипотиреоза редки или отсутствуют: повышение уровня ТТГ позволяет поддерживать значения гормонов щитовидной железы в нормальном диапазоне.
Наиболее частой причиной субклинического гипотиреоза является тиреоидит Хашимото.
Щитовидная железа: ключевые моменты
Прежде чем определять характеристики субклинического гипотиреоза, необходимо вкратце напомнить некоторые понятия, относящиеся к щитовидной железе:
- Щитовидная железа - это небольшая эндокринная железа, расположенная в передней части шеи, спереди и сбоку от гортани и трахеи. Основные производимые им гормоны - тироксин (Т4) и трийодтиронин (Т3) - контролируют метаболическую активность и отвечают за правильное функционирование большинства клеток организма.
- В частности, гормоны щитовидной железы сигнализируют, с какой скоростью организм должен работать и как он должен использовать пищу и химические вещества для выработки энергии и правильного выполнения своих функций. Мало того: щитовидная железа вмешивается в процессы роста и развития многих тканей и стимулирует клеточные деятельность, оптимизирующая, в частности, функции сердечно-сосудистой системы и нервной системы.
- Производство гормонов щитовидной железы активируется и деактивируется через систему обратной связи. Среди различных факторов, участвующих в этом механизме, тиреотропный гормон (ТТГ) отвечает за поддержание стабильной концентрации тиреоидных гормонов в кровотоке.
Я пример:
- Тиреоидит Хашимото (основная причина субклинического гипотиреоза);
- Базедова болезнь Грейвса.
Другими причинами субклинического гипотиреоза могут быть:
- Предыдущее острое воспаление;
- Дефицит йода (диета: диета, бедная йодом или богатая продуктами, называемыми «gozzigeni», которые препятствуют его усвоению; эндемический: длительное пребывание в географических районах с дефицитом йода, особенно в горах и вдали от моря);
- Ятрогенные, в частности:
- Предыдущая абляционная терапия радиоактивным йодом;
- Операция по удалению щитовидной железы (тиреоидэктомия);
- Лекарственные препараты (амиодарон, литий, йодсодержащие радиологические контрастные вещества и др.);
- Недостаточная заместительная терапия;
- Наружная лучевая терапия головы и шеи (назначается, например, при раке гортани, лимфоме Ходжкина, лейкемии, внутричерепных новообразованиях и т. Д.).
Субклинический гипотиреоз также может проявляться в идиопатической форме (то есть по неустановленным причинам).
Кто больше всего подвержен риску
Субклинический гипотиреоз встречается относительно часто (по оценкам, его распространенность составляет от 4 до 10% в общей популяции).
Заболевание поражает в основном пожилого возраста и представителей женского пола («критическими» периодами для функции щитовидной железы являются беременность и менопауза).
Субклинический гипотиреоз особенно часто встречается у пациентов с тиреоидитом Хашимото.
Наиболее предрасположенными к развитию субклинического гипотиреоза являются:
- Пациенты с синдромом Дауна;
- Женщинам в послеродовом периоде (в течение 6 месяцев);
- Женщины в период менопаузы;
- Пожилые пациенты;
- Пациентам с сахарным диабетом 1 типа;
- Пациентам с сердечной недостаточностью;
- Пациенты с семейным анамнезом заболеваний щитовидной железы;
- Пациенты с другими аутоиммунными заболеваниями.
Следует помнить, что субклинический гипотиреоз - это состояние, при котором функция щитовидной железы изменяется от легкой до умеренной. Однако, если им не уделять внимания, дисфункция может прогрессировать до полномасштабного гипотиреоза (циркулирующие уровни ТТГ повышены, а значения гормонов щитовидной железы ниже нормальных пределов, поэтому их недостаточно для поддержания состояния эутиреоза).
Субклинический гипотиреоз: основные симптомы
Проявления субклинического гипотиреоза могут быть незначительными или легкими.
Симптомы обычно возникают после длительного субклинического курса и могут включать:
- Мышечная слабость
- Астения;
- Дневная сонливость;
- Непереносимость холода;
- Трудности с концентрацией внимания
- Охриплость;
- Сухая и грубая кожа;
- Отек век;
- Потеря памяти
- Запор.
В большинстве случаев субклинический гипотиреоз остается стабильным в течение нескольких лет и иногда может исчезнуть.
Риск развития субклинического гипотиреоза в сторону явной формы выше у пожилых пациентов и у пациентов с высокими значениями антител к щитовидной железе (параметр, указывающий на наличие аутоиммунных заболеваний).
Проблемы, связанные с субклиническим гипотиреозом
В последние годы несколько научных исследований связали субклинический гипотиреоз с различными клиническими состояниями.
Помимо возможного прогрессирования дисфункции до полномасштабного гипотиреоза, могут наблюдаться:
- Повышение уровня липопротеидов низкой плотности;
- Повышенный риск сердечно-сосудистых заболеваний;
- Когнитивный спад (у пожилых пациентов);
- Беспокойство и депрессия.
Кроме того, у пациентов с субклиническим гипотиреозом чаще развиваются:
- Гиперхолестеринемия (повышение уровня общего холестерина);
- Атеросклероз;
- Дислипидемия;
- Ишемическая болезнь сердца;
- Заболевания периферических артерий.
Диагноз субклинического гипотиреоза может быть поставлен на основании:
- Тщательный анамнез пациента;
- Наличие симптомов и признаков легкой гипофункции щитовидной железы;
- Измерение сывороточных концентраций ТТГ, свободного Т4 (FT4) и свободного Т3 (FT3) после простого анализа крови.
Субклинический гипотиреоз характеризуется повышенным уровнем ТТГ (тиреотропного гормона) в сыворотке крови, связанным с нормальным уровнем свободных гормонов щитовидной железы (FT3 и FT4) в двух случаях с интервалом не менее 2-3 месяцев.
Обнаружение в крови антител к тиреоглобулину (Ab anti-TG) и антител к тиропероксидазе (Ab anti-TPO) в крови позволяет установить аутоиммунную этиологию субклинического гипотиреоза и возможность начать заместительную терапию L-тироксином (L- Т4).
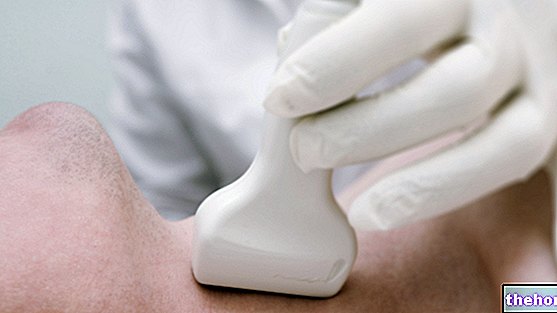
Ультразвук щитовидной железы, сцинтиграфия и тонкоигольная аспирация являются полезными дополнениями для оценки клинического случая, поскольку они предоставляют информацию о морфологии и функциональной способности щитовидной железы.

Какие тесты необходимы при субклиническом гипотиреозе?
Для диагностики субклинического гипотиреоза полезны следующие анализы крови:
- Дозировка ТТГ, FT3 и FT4 (свободная форма Т4);
- Стимул-тест с TRH (тиреотропин-рилизинг-гормоном);
- Дозировка антител к тиреопероксидазе (Ab anti-TPO) и антитироглобулинов (Ab anti-TG);
- Дозировка общего холестерина, ЛПВП, ЛПНП и триглицеридов.
При субклиническом гипотиреозе уровни циркулирующих гормонов щитовидной железы обычно находятся в пределах нормы, что связано с повышенным уровнем ТТГ в сыворотке. Дозировка антител к щитовидной железе позволяет нам указать на присутствие антител, ответственных за наиболее распространенную форму гипотиреоза. аутоиммунный.
Что делать при высоком уровне ТТГ?
Первое, что нужно сделать, это повторить дозировку ТТГ через 2 или 12 недель, чтобы исключить «временную аномалию». Оценка «FT4» полезна для определения состояния субклинического гипотиреоза и позволяет оценить степень тяжести.
Субклинический гипотиреоз против преходящего повышения ТТГ
Дозировка ТТГ - это наиболее чувствительные лабораторные данные для диагностики субклинического гипотиреоза. Однако следует учитывать, что некоторые физиологические или патологические ситуации могут временно увеличивать секрецию ТТГ.
Причины этого явления включают нарушения сна, нарушения циркадного ритма (например, ночная работа), воздействие токсичных веществ (пестициды, промышленные химикаты и т. Д.), Некоторые формы тиреоидита (подострый или послеродовой), антитиреоидные препараты или ингибирование секреции ТТГ. (глюкокортикоиды, дофамин и т. д.), серьезное хирургическое вмешательство, тяжелая травма, инфекции и недоедание.
на основе гормона щитовидной железы (заместительная терапия L-тироксином, L-T4; например, левотироксином), первоначально в низких дозах. Цель лечения - восстановить состояние эутиреоза.
Однако, прежде чем назначать заместительную терапию L-тироксином, врач должен в течение короткого периода времени (примерно 3-6 месяцев) контролировать дисфункцию и подтвердить повышение ТТГ (это может быть связано с временными отклонениями).
Если L-тироксин не принимается (из-за несоблюдения пациентом терапевтического протокола) или его недостаточно, создается состояние гипотиреоза. По этой причине во время приема препарата пациент с субклиническим гипотиреозом должен проходить регулярное наблюдение для проверки эффективности лечения.
Субклинический гипотиреоз: схема наблюдения
- После первого обнаружения повышенного уровня ТТГ и нормальных гормонов щитовидной железы через 2-3 месяца проведите дозировку ТТГ, FT4 и антител против тиропероксидазы (Ab anti-TPO) в крови.
- Если ТТГ в норме, не выполняйте дальнейшие тесты;
- Если ТТГ высокий (т. Е. Стойкий субклинический гипотиреоз):
- Провести ультразвуковое исследование щитовидной железы;
- Каждые 6 месяцев оценивайте функцию щитовидной железы (ТТГ и FT4); через 2 года эта проверка может стать ежегодной.
Как правило, функцию щитовидной железы следует оценивать у беременных женщин, у тех, у кого развиваются симптомы гипотиреоза, или с помощью других биохимических анализов крови.
Лечение субклинического гипотиреоза: да или нет?
Даже сегодня вопрос о лечении субклинического гипотиреоза является предметом разногласий в различных руководствах.
Как правило, заместительная терапия гормонами щитовидной железы начинается, когда значения ТТГ превышают 10 мкЕд / мл. Что касается концентраций ниже 10 мкЕд / мл, то, с другой стороны, обычно используется более сильная стимуляция ТТГ в щитовидной железе, так что это по-прежнему обеспечивает нормальное производство гормонов щитовидной железы. Терапию можно начинать при значениях ТТГ от 4 до 10 мкЕд / мл в случае хронического аутоиммунного тиреоидита или узлового заболевания щитовидной железы.
Единственное условие, при котором лечение субклинического гипотиреоза всегда показано у взрослых, - это беременность, чтобы избежать влияния дисфункции на гестацию и развитие плода. Начало терапии может быть рассмотрено врачом при наличии клинических симптомов или в случай сосуществования гиперлипидемии и сердечной недостаточности.