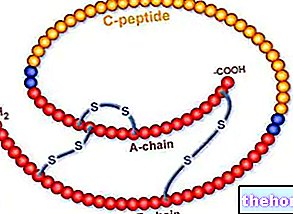
С тех пор, как его начали использовать в терапии в 1920-х годах, инсулин постепенно превратил диабет из смертельной болезни в управляемое состояние с возрастающей легкостью. Первоначально использовались коровьи и свиные формы, что сопряжено с серьезным риском сенсибилизации и аллергических реакций, но, начиная с 1980-х годов, начал распространяться очень чистый инсулин, идентичный человеческому инсулину. Это белковое вещество вырабатывается генетически модифицированными штаммами бактерий, чтобы дать им способность синтезировать человеческий инсулин. Благодаря дальнейшему совершенствованию фармацевтических методов, сегодня диабетикам доступны различные типы инсулинов: сверхбыстрые аналоги (инсулин лизпро и аспарт), быстрые (или нормальные), полумедленные, NpH, медленные, ультратонкие и различные предварительно смешанные. комбинации предыдущих - все благодаря «простой» модификации некоторых частей белковой структуры человеческого инсулина, продуцируемого бактериями. По сути, у различных типов инсулина есть три отличительных черты:
- латентный период (интервал между введением и началом гипогликемического терапевтического эффекта);
- время пика (интервал между приемом и максимальный гипогликемический эффект);
- продолжительность действия (интервал между приемом и исчезновение гипогликемического эффекта).


Чтобы узнать больше: Полный список статей на сайте, посвященных препаратам на основе инсулина.
Ультрабыстрый инсулин
Сверхбыстрые аналоги (инсулин лизпро и аспарт) вступают в действие через 10-15 минут после инъекции, достигают пика через 30-60 минут и действуют около четырех часов. Эти характеристики делают их идеальными для одновременного приема во время еды и позволяют диабетикам столкнуться с лицом. внезапные и неожиданные изменения в его обычном образе жизни.
Быстрый инсулин
Быстрый (или нормальный) инсулин имеет получасовую задержку, достигает пика через два-четыре часа и спадает через четыре-восемь часов. Он используется перед едой для контроля гипергликемии, возникающей после приема пищи, и для быстрого снижения уровня сахара в крови, когда он становится слишком высоким.
Полумедленный инсулин
Полузамедленный инсулин вступает в действие через один-два часа, достигает пика в течение двух-пяти часов и становится неактивным через восемь-двенадцать часов. Подобно предыдущему, он используется для контроля постпрандиальной гипергликемии и часто связан с медленным инсулином.
Инсулин NpH
Инсулин NpH (нейтральный протамин Хагедорна) содержит вещество (протамин), замедляющее его действие; таким образом, латентный период достигает двух-четырех часов, пик наступает через шесть-восемь часов после инъекции, а общая продолжительность достигает 12-15 ч. Обычно две инъекции в день обеспечивают достаточный гликемический контроль.
Медленный инсулин
Медленный инсулин, содержащий цинк, имеет характеристики, очень похожие на Nph: латентный период от одного до двух часов, пиковый период от 6 до 12 часов и продолжительность от 18 до 24 часов. Как и предыдущий, теоретически он обеспечивает удовлетворительный гликемический контроль. две инъекции в день.
Ультра-медленный инсулин
Сверхмедленный инсулин содержит большее количество цинка, что еще больше задерживает его действие. Таким образом, латентный период увеличивается до четырех-шести часов, а пик - до восьми-пятнадцати часов, а исчезновение эффекта наступает через 18-24 часа. По этой причине достаточно только одной инъекции в день, связывая ее с небольшими дозами быстрого инсулина (например, перед едой).
Инсулин гларгин
Существует также аналог сверхмедленного человеческого инсулина, называемый инсулином гларгин, который имеет латентный период от четырех до шести часов, действует более 24 часов и характеризуется отсутствием пика (другими словами, его активность остается постоянной в течение Продолжительность действия) .У некоторых пациентов однократная инъекция этого продукта в день обеспечивает хороший гликемический контроль.
Готовые смеси инсулина
Предварительно приготовленные смеси (наиболее распространенными являются NpH: нормальный в соотношении 70:30 или 50:50) имеют среднее время ожидания в полчаса, время пика, которое варьируется в зависимости от состава, и продолжительность действия до 18- 24 часа. Их использование позволяет максимально настроить инсулиновую терапию.
Какой и сколько инсулина использовать?
Для диабетика терапевтическое количество инсулина зависит от различных факторов, таких как возраст, вес, движения, остаточная функциональная активность B-клеток поджелудочной железы и количество пищи, поглощенной в течение дня.

Чисто как указание, следует использовать столько единиц инсулина в день, сколько вес человека; этот параметр, а также комбинация различных препаратов инсулина зависит от терапевтического выбора, рекомендованного врачом. у здорового человека (щелкните изображение, чтобы увеличить) характеризуется «базальным» уровнем (который имеет функцию регулирования выработки глюкозы печенью) и пиками во время еды. Этот образец примерно воспроизводится путем комбинирования инсулина быстрого действия (для управления повышенным уровнем сахара в крови во время еды, с инъекцией непосредственно перед каждым приемом пищи) с инсулином медленного действия (для управления производством глюкозы в условиях натощак). пациенту, который должен будет научиться вводить инсулин (для хорошего контроля гликемии также важен способ введения инсулина), справляться с чрезвычайными ситуациями, соблюдать схему, контролировать несколько раз в день уровень сахара в крови и отмечать изменения, сообщать врачу о любых симптомах гипогликемии / гипергликемии или изменении поведенческих привычек.
Инсулиновые помпы
Одноразовые шприцы и предварительно загруженные ручки (с помощью которых можно выполнять больше инъекций, заменив только иглу) теперь поддерживаются так называемыми инсулиновыми помпами. Эти устройства позволяют вводить лекарство подкожно 24 часа в сутки через подключенный катетер. в контролируемый резервуар инсулина от компьютера (для базальной секреции) и от самого пациента для «болюсной инфузии» (более высокие количества инсулина во время еды, богатой углеводами, или при эпизодах неожиданной гипергликемии).