Ссылки на статьи на сайте, посвященные теме "пульс".
По данным «Американской кардиологической ассоциации» (AHA) нормальная ЧСС взрослого в состоянии покоя составляет 60–100 ударов в минуту. Когда частота сердечных сокращений слишком высока, поэтому в состоянии покоя она превышает 100 ударов в минуту, это называется тахикардией. И наоборот, если оно слишком медленное или менее 60 ударов в минуту в покое, это называется брадикардией. Во время сна медленное сердцебиение с частотой 40-50 ударов в минуту обычно считается нормальным. обязательно) истинные симптомы болезни.
(всегда в соответствии с синоатриальным узлом). «Ускоряющий нерв» (ускоряющий нерв) отвечает за симпатическое действие, высвобождая норадреналин (норадреналин) на клетки синоатриального узла; блуждающий нерв, с другой стороны, обеспечивает парасимпатический вход, высвобождая ацетилхолин в том же месте. Таким образом, стимуляция ускоряющего нерва увеличивает частоту сердечных сокращений, а стимуляция блуждающего нерва снижает ее.Увеличение частоты сердечных сокращений при поддержании постоянного объема крови увеличивает периферический кровоток и оксигенацию. Нормальная частота пульса в состоянии покоя колеблется от 60 до 100 ударов в минуту. Брадикардия определяется как частота сердечных сокращений ниже 60 ударов в минуту. среди здоровых людей и не обязательно требуют особой медицинской помощи. С другой стороны, тахикардия определяется как частота сердечных сокращений в состоянии покоя выше 100 ударов в минуту, хотя постоянная частота сердечных сокращений между 80–100 ударами в минуту, особенно во время сна, может быть симптомом гипертиреоза или анемии.
- Экзогенные стимуляторы центральной нервной системы, такие как «замещенные амфетамины», увеличивают частоту сердечных сокращений.
- Антидепрессанты или седативные средства центральной нервной системы снижают частоту сердечных сокращений (кроме некоторых, таких как кетамин, который, помимо прочего, может вызывать стимулирующие эффекты, такие как тахикардия)
Существует множество причин и механизмов, по которым частота сердечных сокращений увеличивается или уменьшается. Большинству из них требуются стимуляторы, такие как эндорфины и гормоны, выделяемые в головном мозге, многие из которых вызваны приемом лекарств.
Примечание. В следующем разделе обсуждаются «целевые» частоты пульса для здоровых людей, которые не подходят для большинства людей с ишемической болезнью сердца.
Влияние центральной нервной системы (ЦНС)
Сердечно-сосудистые центры
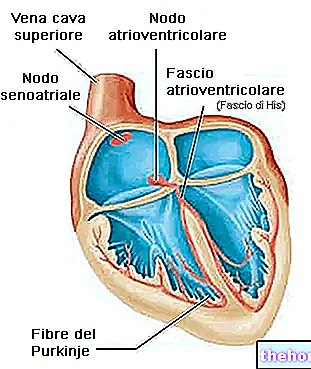
Частота сердечных сокращений ритмично генерируется синоатриальным узлом, а также зависит от центральных факторов через симпатические и парасимпатические нервы. Нервное влияние на МВ сосредоточено в двух сердечно-сосудистых центрах продолговатого мозга. Кардиоускорительные области стимулируют активность посредством симпатической стимуляции сердечно-ускоряющих нервов, в то время как кардио-тормозные центры снижают сердечную активность посредством парасимпатической стимуляции как компонента блуждающего нерва. Во время отдыха оба центра обеспечивают легкую стимуляцию сердца, способствуя автономному тонусу, подобно тому, как это происходит при тонусе скелетных мышц. Обычно преобладает стимуляция блуждающего нерва; если он не регулируется, узел SA инициирует синусовый ритм приблизительно 100 ударов в минуту.
И симпатические, и парасимпатические стимулы проходят через связанное сердечное сплетение у основания сердца. Кардиоускорительный центр также поступает с дополнительными волокнами, формирующими сердечные нервы через симпатические ганглии (шейные ганглии плюс верхние грудные ганглии T1-T4) в SA и AV узлах, а также дополнительные волокна для двух предсердий и двух желудочков. . Желудочки в большей степени иннервируются симпатическими волокнами, чем парасимпатическими волокнами. Симпатическая стимуляция вызывает высвобождение нейромедиатора норэпинефрина (также известного как норадреналин) в нервно-мышечном соединении сердечных нервов. Это сокращает период реполяризации, тем самым увеличивая скорость деполяризации и сокращения, что приводит к увеличению частоты сердечных сокращений. Открывает химические каналы или лиганды натрия и кальция, обеспечивая приток положительно заряженных ионов.
Норэпинефрин связывается с рецептором бета-1. Неудивительно, что лекарства от высокого кровяного давления используются для блокирования этих рецепторов за счет снижения частоты сердечных сокращений.
Парасимпатическая стимуляция исходит из кардиоингибиторной области, при этом импульсы проходят через блуждающий нерв (черепной нерв X). Блуждающий нерв посылает ветви как к СА, так и к АВ-узлам, а также к частям предсердий и желудочков. Парасимпатическая стимуляция высвобождает нейромедиатор ацетилхолин (ACh) в нервно-мышечном соединении. ACh замедляет ЧСС, открывая зависимые химические или лигандные каналы ионов калия, чтобы замедлить скорость спонтанной деполяризации, которая продлевает реполяризацию и увеличивает время до следующей спонтанной деполяризации. Без какой-либо нервной стимуляции узел SA установил бы синусовый ритм приблизительно 100 ударов в минуту. Поскольку частота отдыха значительно ниже, становится очевидным, что парасимпатическая стимуляция обычно снижает частоту сердечных сокращений.
Чтобы было ясно, этот процесс похож на индивидуальное вождение автомобиля при ускорении, но с удержанием одной ноги на педали тормоза. Чтобы набрать скорость, просто снимите ногу с тормоза и дайте двигателю набрать нормальную скорость. В случае сердца уменьшение парасимпатической стимуляции уменьшило бы высвобождение АХ, что позволило бы увеличить ЧСС примерно до 100 ударов в минуту. Любое увеличение сверх этой скорости требует симпатической стимуляции.
Стимуляция сердечно-сосудистых центров
Сердечно-сосудистые центры стимулируются рядом висцеральных рецепторов с помощью импульсов, которые проходят через висцеральные сенсорные волокна внутри блуждающего нерва и симпатические нервы через сердечное сплетение. Среди этих рецепторов мы распознаем различные проприорецепторы, барорецепторы и хеморецепторы, а также различные стимулы лимбической системы, которые обычно позволяют точно регулировать сердечную функцию посредством сердечных рефлексов. Увеличение физической активности приводит к увеличению скорости стимуляции (возбуждения) различными проприорецепторами, расположенными в мышцах, в суставных капсулах и в Сердечно-сосудистые центры контролируют эту повышенную скорость стимуляции, либо подавляя парасимпатическую активность, либо увеличивая симпатическую стимуляцию, необходимую для увеличения кровотока.
Точно так же барорецепторы - это эластичные рецепторы, расположенные в синусе аорты, каротидных телах, венозных полостях и других местах, включая легочные сосуды и правую часть сердца. Частота импульсов от барорецепторов зависит от артериального давления, уровня физической активности и относительного распределения крови. Сердечные центры контролируют активацию барорецепторов для поддержания сердечного гомеостаза, механизма, называемого «барорецепторный рефлекс». По мере увеличения давления и расширения скорость срабатывания барорецепторов увеличивается, и, следовательно, центры сердечной стимуляции уменьшают симпатическую стимуляцию и усиливают парасимпатическую стимуляцию. Когда давление и удлинение уменьшаются, частота стимуляции барорецепторов уменьшается, а сердечные центры усиливают симпатическую стимуляцию и уменьшают парасимпатическую стимуляцию.
Подобный рефлекс, называемый предсердным рефлексом (рефлекс Бейнбриджа), связан с различной скоростью кровотока к предсердиям. Увеличение венозного возврата удлиняет стенки предсердий, в которых расположены специализированные барорецепторы. Однако, когда барорецепторы предсердий увеличивают темп стимуляции и растяжения из-за повышения артериального давления, сердечный центр реагирует усилением симпатической стимуляции и подавлением парасимпатической стимуляции для увеличения ЧСС.
Увеличение количества побочных продуктов метаболизма, связанных с повышенной активностью, таких как углекислый газ (CO2), ионы водорода и молочная кислота, а также снижение уровня кислорода выявляются рядом хеморецепторов, иннервируемых языкоглоточными и нервами. Vagal: Они хеморецепторы обеспечивают обратную связь с сердечно-сосудистыми центрами о необходимости увеличения или уменьшения кровотока в зависимости от относительных уровней этих веществ.
Лимбическая система также может оказывать значительное влияние на частоту сердечных сокращений, связанную с эмоциональным состоянием. Во время стресса нередко можно определить частоту сердечных сокращений, превышающую норму, часто сопровождающуюся резким повышением уровня кортизола (гормона стресса). Лица с тяжелой тревожностью могут испытывать панические атаки с симптомами, аналогичными сердечным приступам. Эти события обычно временны и поддаются лечению. Техники медитации и упражнения на глубокое дыхание с закрытыми глазами обычно используются для снятия беспокойства и, как было показано, эффективно снижают ЧСС.
Факторы, влияющие на частоту сердечных сокращений
Основные факторы, увеличивающие частоту сердечных сокращений и силу сокращения
Факторы, снижающие частоту сердечных сокращений и силу сокращения
Комбинируя авторитмичность и иннервацию, сердечно-сосудистый центр может относительно точно контролировать частоту сердечных сокращений; однако есть много других факторов, которые могут иметь значительное влияние. Это включает:
- Гормоны, особенно адреналин (адреналин), норадреналин и гормоны щитовидной железы
- Различные ионы, включая кальций, калий и натрий
- Температура тела
- Гипоксия
- Баланс PH.
Адреналин и норадреналин
Механизм «сражайся или беги» определяется катехоламинами, адреналином и норадреналином, секретируемыми мозговым веществом надпочечников, и симпатической стимуляцией. Адреналин и норадреналин имеют схожие эффекты: они связываются с бета-1-адренорецепторами и открывают зависимые от натрия и кальция ионные или лигандные каналы. Скорость деполяризации увеличивается за счет этого дополнительного притока положительно заряженных ионов, и, следовательно, пороговое значение достигается быстрее, сокращение периода реполяризации. Однако массивные выбросы этих гормонов в сочетании с симпатической стимуляцией могут фактически вызвать аритмию. Мозговое вещество надпочечников не подлежит парасимпатической стимуляции.
Гормоны щитовидной железы
Как правило, повышенный уровень гормонов щитовидной железы - тироксина (Т4) и трийодтиронина (Т3) - увеличивает частоту сердечных сокращений; чрезмерный уровень может вызвать тахикардию. Воздействие гормонов щитовидной железы более длительное, чем действие катехоламинов. Было показано, что физиологически активная форма трийодтиронина напрямую проникает в кардиомиоциты и изменяет активность на уровне генома. Она также влияет на бета-адренергический ответ аналогично адреналину и норадреналину.
Футбол
Ионные уровни кальция оказывают большое влияние на частоту сердечных сокращений и сократительную способность: увеличение этого иона вызывает увеличение обоих. Высокий уровень ионов кальция вызывает гиперкальциемию, а в случае чрезмерного количества может вызвать остановку сердца. Лекарства, известные как блокаторы сердца. Кальциевые каналы замедляют ЧСС, связываясь с этими каналами и блокируя или замедляя внутреннюю миграцию ионов кальция.
Кофеин и никотин
Кофеин и никотин являются стимуляторами нервной системы и сердечных центров, вызывая учащение пульса. Кофеин работает за счет увеличения скорости деполяризации в узле SA, в то время как никотин стимулирует активность симпатических нейронов, которые передают импульсы сердцу.
Последствия стресса
И страх, и стресс вызывают учащение пульса. В исследовании, проведенном с участием 8 актеров обоего пола в возрасте от 18 до 25 лет, измерялась реакция (ЧСС) на неожиданное событие (фактор стресса) во время выступления; из них половина была на сцене, а другая половина - за кулисами. Актеры за кулисами немедленно отреагировали, увеличив ЧСС и быстро снизив ее, в то время как те, кто находился на сцене, отреагировали в течение следующих 5 минут, но ЧСС медленно снизилась (так называемая пассивная защита Стрессор, следовательно, имеет более отсроченный, но продолжительный эффект на частоту сердечных сокращений у лиц, не затронутых напрямую.
Факторы, снижающие частоту сердечных сокращений
Частота сердечных сокращений может быть снижена из-за изменения уровня натрия и калия, гипоксии, ацидоза, алкалоза и переохлаждения. Взаимосвязь между электролитами и CF сложна. Несомненно то, что поддержание электролитного баланса необходимо для нормальной волны деполяризации. Из двух ионов калий имеет наибольшее клиническое значение. Первоначально как гипонатриемия (низкий уровень натрия), так и гипернатриемия (высокий уровень натрия) могут приводить к тахикардии. Тяжелая гипернатриемия может привести к фибрилляции. Тяжелая гипонатриемия приводит как к брадикардии, так и к другим аритмиям. Гипокалиемия (низкий уровень калия) приводит к аритмиям, а гиперкалиемия (высокий уровень калия) вызывает ослабление, вялость и остановку сердца.
Для производства энергии сердечная мышца полагается исключительно на аэробный метаболизм. Гипоксия - недостаточное поступление кислорода - приводит к снижению ЧСС, поскольку метаболические реакции, которые подпитывают сокращение сердца, ограничены.
Ацидоз - это состояние, при котором в крови присутствует избыток ионов водорода, что выражается в низком значении pH. Алкалоз - это состояние, при котором присутствует очень мало ионов водорода, а кровь пациента имеет высокий pH. Нормальный pH должен оставаться в диапазоне 7,35-7,45, поэтому меньшее число, чем этот диапазон, означает ацидоз, а большее число - алкалоз. Ферменты, являясь регуляторами или катализаторами практически всех биохимических реакций, чувствительны к pH и остаются под ним. вариации и последующие незначительные физические изменения активного центра фермента снижают скорость образования комплекса фермент-субстрат, впоследствии снижая скорость многих ферментативных реакций, которые могут оказывать комплексное воздействие на FC. Сильные изменения pH приведут к денатурации фермента.
Последняя переменная - температура тела: высокая температура тела называется гипертермией, а слишком низкая - гипотермией. Небольшая гипертермия приводит к увеличению ЧСС и силы сокращения. Гипотермия замедляет скорость и силу сердечных сокращений. Замедление сердечных сокращений является одним из компонентов гораздо более сложного сдвига крови, который направляет кровь к важным органам по мере того, как дайверы (особенно фридайверы) набирают глубину. Подводная лодка. При достаточном охлаждении сердце может остановить биение - метод, который можно использовать во время операции на открытом сердце. В этом случае кровь пациента обычно направляется в аппарат искусственного сердца и легких, чтобы поддерживать «кровоснабжение и газообмен в организме до завершения операции и восстановлен синусовый ритм. Чрезмерная гипертермия и переохлаждение приводят к смерти ».
. На нормальную частоту срабатывания узла SA влияет активность вегетативной нервной системы: симпатическая стимуляция усиливается, а парасимпатическая стимуляция снижает частоту возбуждения. Для описания частоты сердечных сокращений можно использовать различные измерения:Нормальная частота пульса в покое в ударах в минуту (уд / мин):
Базальная частота пульса или частота пульса в состоянии покоя (HRrest) определяется как частота пульса человека, который бодрствует, находится в нейтральной среде и не подвергается недавнему напряжению или стимуляции, например стрессу или страху. Нормальный диапазон составляет 60-100 ударов в минуту. ЧСС в покое часто связана со смертностью. Например, смертность от всех причин увеличивается на 1,22 (отношение рисков), когда ЧСС превышает 90 ударов в минуту. Смертность пациентов с инфарктом миокарда увеличивается с 15 % до 41%, если частота сердечных сокращений превышает 90 ударов в минуту. ЭКГ 46 229 человек с низким риском сердечно-сосудистых заболеваний показала, что 96% имели частоту сердечных сокращений в состоянии покоя от 48 до 98 ударов в минуту. Наконец, 98% кардиологов считают, что диапазон «от 60 до 100» слишком высок, и подавляющее большинство согласны с тем, что от 50 до 90 ударов в минуту было бы более подходящим. Нормальная частота сердечных сокращений в состоянии покоя основана на частоте активации синоатриального узла сердца в состоянии покоя, где расположены клетки быстрого пейсмекера, которые приводят в действие самогенерируемые ритмические импульсы, отвечающие за ауторитмичность сердца. Для спортсменов на выносливость элитного уровня, Частота сердечных сокращений в состоянии покоя ниже 50 ударов в минуту не является чем-то необычным.
(HRmax) - это самая высокая частота пульса, которую может достичь человек, не испытывая серьезных проблем во время упражнений, и обычно уменьшается с возрастом. Поскольку максимальная частота пульса варьируется от человека к человеку, наиболее точным способом ее измерения является тест, в котором человек подвергается контролируемому физиологическому стрессу (обычно на беговой дорожке) при одновременном контроле с помощью ЭКГ. Интенсивность упражнений периодически увеличивается до желаемых изменений. в сердечной функции, после чего испытуемого рекомендуют остановиться. Типичная продолжительность колеблется от десяти до двадцати минут.
Новичкам рекомендуется выполнять этот тест только в присутствии медицинского персонала из-за связанных с этим рисков. Однако приблизительную оценку можно произвести с помощью формулы. Однако эти системы прогнозирования неточны, поскольку они сосредоточены исключительно на возрасте. Известно, что существует «ограниченная корреляция между максимальной частотой сердечных сокращений и« возрастом ».
. Большой палец не следует использовать для измерения пульса другого человека, так как чрезмерное давление может помешать правильному восприятию пульса.Лучевая артерия является наиболее простой в использовании, однако в экстренных ситуациях наиболее надежными артериями для измерения частоты сердечных сокращений являются сонные артерии. Вытесняемая кровь сильно отличается от одного удара к другому.
Возможные точки для измерения частоты пульса:
- Вентральная часть запястья со стороны большого пальца (лучевая артерия)
- Локтевая артерия
- Шея (сонные артерии)
- Внутри локтя или ниже двуглавой мышцы (плечевой артерии)
- Пах (бедренная артерия)
- Кзади от медиальной лодыжки на стопах (задняя большеберцовая артерия)
- Центр тыльной поверхности стопы (dorsalis pedis)
- За коленом (подколенная артерия)
- Над животом (брюшная аорта)
- Грудь (верхушка сердца), которую можно прощупать рукой или пальцами. Также возможно выслушать сердце с помощью стетоскопа.
- Виски (поверхностная височная артерия)
- Боковой край нижней челюсти (лицевая артерия)
- Сторона головы возле уха (задняя ушная артерия).
Корреляция с риском сердечно-сосудистой смертности
Различные исследования показывают, что повышенная частота сердечных сокращений в состоянии покоя является фактором риска смертности у гомеотермных млекопитающих, особенно смертности от сердечно-сосудистых заболеваний у людей. Более быстрое CF может сопровождать повышенное производство воспалительных молекул и производство активных форм кислорода в сердечно-сосудистой системе, а также повышенную механическую нагрузку на сердце.Следовательно, существует корреляция между увеличением частоты отдыха и сердечно-сосудистым риском.
Международное исследование пациентов с сердечно-сосудистыми заболеваниями, проведенное австралийцами, показало, что частота сердечных сокращений является ключевым показателем риска сердечного приступа. В исследовании, опубликованном в "The Lancet" (сентябрь 2008 г.), наблюдали 11 000 человек в 33 странах, лечившихся от сердечных заболеваний. Те пациенты, у которых частота сердечных сокращений была выше 70 ударов в минуту, имели значительно более высокую частоту сердечных приступов, госпитализацию и потребность в хирургическом вмешательстве. Считается, что более высокий ЧСС коррелирует с увеличением сердечных приступов и примерно + 46% госпитализаций со смертельным исходом и несмертельные события.
Другие исследования показали, что «высокая частота сердечных сокращений в состоянии покоя связана с увеличением сердечно-сосудистой смертности и смертности от всех причин среди населения в целом и у пациентов с хроническими заболеваниями. Более высокая частота сердечных сокращений в состоянии покоя связана с более короткой продолжительностью жизни и считается сильным фактором риска развития заболеваний». сердечные заболевания и сердечная недостаточность независимо от уровня физической подготовки. В частности, было показано, что частота сердечных сокращений в состоянии покоя выше 65 ударов в минуту оказывает сильное независимое влияние на преждевременную смертность; Было показано, что увеличение частоты пульса в состоянии покоя на 10 ударов в минуту связано с повышением риска смерти на 10-20%. В другом исследовании мужчины без признаков сердечных заболеваний и с частотой пульса в состоянии покоя более 90 ударов в минуту имели в пять раз больший риск внезапной сердечной смерти. Аналогичным образом, другое исследование показало, что у мужчин с частотой пульса в состоянии покоя более 90 ударов в минуту риск смерти от сердечно-сосудистых заболеваний почти вдвое выше; у женщин это было связано с трехкратным увеличением.
Учитывая данные, при оценке риска сердечно-сосудистых заболеваний следует учитывать частоту сердечных сокращений даже у практически здоровых людей. Частота сердечных сокращений как клинический параметр имеет много преимуществ; в частности, это дешево, быстро измерить и легко понять. Хотя принятые пределы частоты сердечных сокращений составляют от 60 до 100 ударов в минуту, лучшее определение нормы включает диапазон от 50 до 90 ударов в минуту.
Упражнения, диета, образ жизни и лекарственные препараты могут быть очень полезны для снижения частоты пульса в состоянии покоя. В различных исследованиях корреляции между риском смерти и сердечными осложнениями у пациентов с диабетом 2 типа было показано, что потребление бобовых полезно для «снижения частоты сердечных сокращений в состоянии покоя. также косвенные положительные эффекты, такие как снижение холестерина и насыщенных жиров.
Слишком низкая частота сердечных сокращений (брадикардия), которая может быть результатом нарушения вегетативной нервной системы, может быть связана с остановкой сердца.