Симптомы и проявления
Как уже неоднократно говорилось в статье, диабетическая нефропатия - это прогрессирующее заболевание, которое проходит стадии нарастания тяжести от полной бессимптомности до необратимой хронической почечной недостаточности.
СТАДИОН I
Определяемый как стадия клубочковой гиперфильтрации, он характеризуется отсутствием симптомов и очевидной нормальной функцией почек. В действительности на этой фазе также очевидны гистологические изменения, и можно продемонстрировать наличие
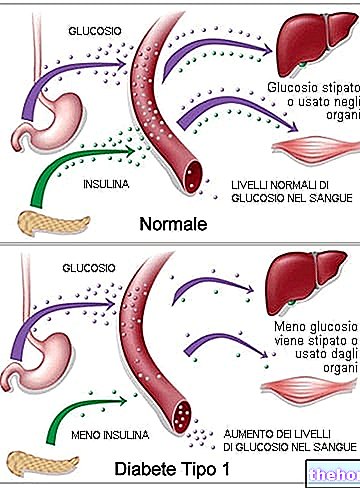
- полиурия, эпизодическая глюкозурия и постоянное увеличение клубочкового фильтрата, на 20-50% выше, чем у здоровых людей того же возраста; на этом этапе экскреция альбумина с мочой в норме
СТАДИОН II
Также называется «тихой нефропатией».
- Также в этой фазе отсутствуют симптомы, но, особенно после физических нагрузок или злоупотребления пищей, появляется микроальбуминурия. Термин «микроальбуминурия» был придуман для обозначения присутствия в моче альбумина в умеренных, но все же значительных концентрациях с химической и клинической точки зрения.
ЭТАП III.
Также известна как стадия «начальной нефропатии».
- На этой стадии микроальбуминурия носит постоянный характер и возникает даже при отсутствии физических нагрузок или злоупотребления пищей. Клубочковый фильтрат снижен, но все еще остается на высоком уровне; часто появляется артериальная гипертензия
СТАДИОН IV
Также известна как стадия «явной нефропатии».
- Обнаруживается явная протеинурия (> 200 мкг / мин), а клубочковый фильтрат снижается до откровенно патологических значений. Постоянная артериальная гипертензия, постоянное повышение креатинина крови. Переход от микроальбуминурии к протеинурии также знаменует переход диабетической нефропатии из доклинической в клиническую фазу. Симптомы и осложнения типичны для нефротического синдрома: отек, особенно на лице, ступнях и животе, пена в моче, повышенная восприимчивость к инфекциям, недоедание, повышенный риск сердечно-сосудистых заболеваний (тромбоз и гиперлипидемия), анемия, слабость, недомогание. .
СТАДИОН V
Также известна как уремическая стадия или «Хроническая почечная недостаточность».
- Он характеризуется хронической почечной недостаточностью, которая переходит в терминальную уремию, требующую лечения диализом. Диабетики переносят уремию меньше, чем хронические уремии, поэтому их выживаемость короче.
Диагностические критерии
Стандартный анализ мочи - это первый шаг в процессе диагностики и скрининга диабетической нефропатии.
Чтобы с уверенностью говорить о диабетической нефропатии, прежде всего необходимо исключить многочисленные причины, которые могут изменить экскрецию альбумина с мочой: инфекции, а также декомпенсированный диабет (иногда высокая гипергликемия), физическая активность, мочевые инфекции, лихорадка, сердечная недостаточность и артериальная гипертензия. Отсюда необходимость не ограничиваться дозировкой только альбумина, а расширить обследование на оценку других важных параметров: анализ осадка мочи, количество лейкоцитов, дозировку глюкозы и нитритов.
- МИКРОАЛЬБУМИНУРИЯ:> 30 мг / день, или 20 мкг / мин, или 30 мкг / мг креатинина.
- ПРОТЕИНУРИЯ ИЛИ МАКРОАЛЬБУМИНУРИЯ: альбуминурия> 300 мг / день
ПОЖАЛУЙСТА, ОБРАТИТЕ ВНИМАНИЕ: экскреция альбумина с мочой заметно меняется день ото дня; по этой причине уверенность в нахождении перед пациентом с микроальбуминурией достигается только путем обнаружения высоких уровней альбумина по крайней мере в 2 из 3 образцов, собранных в течение 3-6 месяцев.
Лечение и профилактика
Профилактические и терапевтические стратегии для отсрочки возникновения диабетической нефропатии и ее развития в сторону хронической почечной недостаточности включают:
- Интенсивный (строгий) контроль уровня глюкозы в крови, целью которого является процентное содержание гликозилированного гемоглобина ниже 6-7%, должен осуществляться посредством:
- диетический контроль (см. диета и диабет)
- регулярная физическая активность (см. спорт и диабет)
- медикаментозная терапия (см. лекарства от диабета)
- Контроль артериальной гипертензии, цель которой представлен значениями артериального давления около 125/75 мм рт. Ст., Должен осуществляться посредством:
- диетический контроль (см. диета и гипертония)
- регулярная физическая активность (см. спорт и гипертония)
- медикаментозная терапия с применением ингибиторов АПФ, антагонистов рецепторов ангиотензина II и / или сартанов
- Ограничение калорийности при избыточном весе или ожирении; в случае диабетической нефропатии целью является поддержание ИМТ от 20 до 25.
- Ограничение потребления белка в рационе (диета с низким содержанием белка) за счет предпочтения белков растительного происхождения и рыбы, цель которых - потребление 0,8 г / кг белка (около 10% дневных калорий). Диетическое вмешательство особенно полезно в третичная профилактика, чтобы предотвратить или замедлить развитие заболевания от стадии явной диабетической нефропатии до стадии уремии
- Отмена курения
- Коррекция дислипидемии, целью которой являются значения ЛПНП ниже 100 мг / 100 мл (см .: препараты от высокого холестерина)
- Воздержание от приема нефротоксических препаратов (контрастных веществ, антибиотиков и НПВП, таких как ибупрофен, напроксен и целекоксиб)
Лечение диализом необходимо пациентам, достигшим пятой стадии. Изолированная трансплантация почки или совместная трансплантация почки и поджелудочной железы почти всегда противопоказаны диабетикам 2 типа из-за наличия сердечно-сосудистых изменений и других факторов риска (пожилой возраст, низкая продолжительность жизни ...), которые могут поставить под угрозу исход "вмешательства". .
Другие статьи по теме «Диабетическая нефропатия: симптомы и терапия»
- Диабетическая нефропатия: причины и патофизиология
- Диабетическая нефропатия

.jpg)